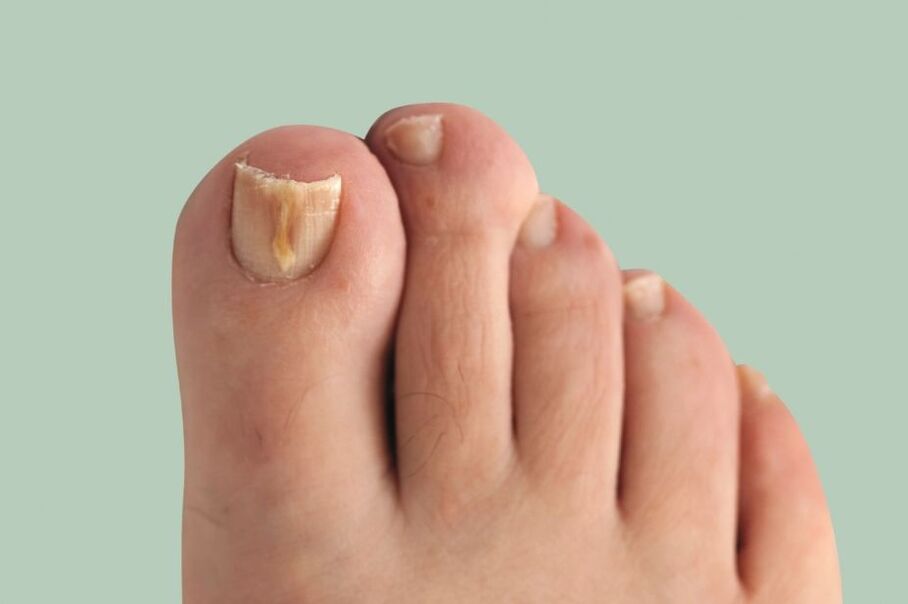
Onicomicose(fungo da unha) é unha infección fúngica da placa ungueal e das súas estruturas circundantes: dobras ungueais, matriz (parte de crecemento da unha) e leito ungueal. Manifesta-se como deformación e engrosamento das uñas, un cambio na súa cor: as uñas vólvense brancas ou amarelas.
Esta enfermidade é bastante común. A prevalencia da onicomicose nos europeos, segundo algúns datos, alcanza o 10-12%, superando os indicadores coñecidos da década anterior. Ocorre 1, 5 veces máis a miúdo nos homes, pero van ao médico 2 veces menos que as mulleres. Os anciáns enferman con máis frecuencia, os nenos moi raramente.
O principal problema no tratamento da enfermidade é que os pacientes acuden a ver un dermatólogo moito tempo despois da aparición dos primeiros síntomas. Debido a isto, o fungo patolóxico cobre unha gran área e o tratamento retrasa.
Os fungos patóxenos só poden ser transmitidos por unha persoa enferma. Moitas veces, a infección por fungos ocorre dentro da familia, xa que a fonte non se identifica a tempo e non se toman medidas preventivas adecuadas.
Causas da enfermidade:a maioría das veces contacto directo co paciente ou cos obxectos que utiliza (zapatos, roupa, alfombras de baño, panos, accesorios de manicura). As infeccións adoitan ocorrer ao visitar ximnasios, baños, saunas e piscinas.
O desenvolvemento da enfermidade é facilitado por microdanos: fendas nos pregamentos interdixitais que se producen como resultado da abrasión, transpiración excesiva, pel seca, mal secado despois dos procedementos de auga e pés planos.
As micosis das uñas tamén poden ocorrer en presenza de enfermidades concomitantes do sistema endócrino (diabetes mellitus, obesidade, hipotiroidismo), enfermidades vasculares das extremidades (insuficiencia venosa, linfostase), trastornos inmunitarios, así como co uso de antibióticos, corticoides e fármacos citostáticos. Como resultado das enfermidades anteriores, a microcirculación sanguínea na zona das uñas é interrompida e a inmunidade natural redúcese, o que contribúe ao desenvolvemento dunha infección secundaria.
A onicomicose é causada polos seguintes tipos de fungos:
- dermatofito;
- fungos parecidos a lévedos do xénero Candida;
- fungos de mofo.
Dependendo do tipo de patóxeno, a penetración da infección fúngica e o cadro clínico ocorren de forma diferente, polo que os enfoques da terapia tamén difieren.
As unhas dos pés son afectadas por fungos 10 veces máis que as das das mans. Na maioría dos casos, o fungo é causado por dermatofitos (por exemplo, Trichophyton rubrum). Os casos restantes son causados na maioría das veces por mofos non dermatofitos (Aspergillus, Scopulariopsis, Fusarium).
Se observa síntomas similares, consulte co seu médico. Non te automediques - é perigoso para a túa saúde!
Xunto co fungo das unhas, tamén se pode desenvolver fungo do pé. A micose dos pés (dermatofitose, Tinea pedis) é unha enfermidade da pel dos pés, que é causada por fungos patóxenos ou oportunistas. Os cambios na pel dos pés caracterízanse por descamación, que vai acompañada de comezón. En caso de lesións graves, sobre o fondo de pel vermella e inchada, aparecen erosións e gretas profundas nas plantas e nos espazos entre os dedos dos pés, que se acompañan de dor e dificultan a marcha.
A aparición de fármacos antifúngicos modernos mellorou a situación epidemiolóxica, pero a micose dos pés segue sendo un dos problemas máis significativos da dermatoveneroloxía. O uso dalgúns medicamentos é limitado en persoas maiores e pacientes con enfermidades crónicas.
Vías de infección
O risco de infectarse con fungos é especialmente alto en lugares públicos con alta humidade. Trátase de saunas, piscinas, ximnasios, baños públicos, etc. As vías de contaxio máis habituais:
- contacto directo cunha persoa infectada. Aquí o fungo móvese do seu hábitat a zonas saudables, provocando así unha infección;
- xeito doméstico. Neste caso, a infección prodúcese ao usar os efectos persoais do paciente: zapatos, artigos de hixiene persoal, etc.
Factores de risco
A incidencia da onicomicose aumenta aos 60 anos. Neste momento, a probabilidade de desenvolver unha infección deste tipo é do 60%, o que se explica por unha desaceleración do metabolismo, especialmente nas partes distais (remotas) do corpo, que son os dedos das mans e dos pés.
Outros factores de risco para o desenvolvemento de fungos nas unhas inclúen:
- diabetes;
- varices;
- lesións nas uñas e nos tecidos adxacentes;
- VIH e outras condicións de inmunodeficiencia;
- uso a longo prazo de antibióticos;
- sistema inmunitario debilitado;
- enfermidades vasculares e cutáneas, dermatite, erupción do cueiro;
- alteracións no abastecemento de sangue ás extremidades;
- hixiene insuficiente.
Síntomas de onicomicose (fungo das unhas)
Canto máis dura a enfermidade, máis pronunciados se fan os seus síntomas. Os principais signos de onicomicose inclúen:
- discromía - un cambio na cor da unha a amarelo, negro, verde, gris ou marrón (o tipo de cor depende do tipo de fungo);
- onicólise - separación da placa ungueal da cama;
- cambio no grosor da placa ungueal;
- hapalonychia - unha diminución do grosor da placa e o seu reblandecemento;
- koilonychia - a unha parece cóncava, en forma de culler de té;
- paquioniquia - engrosamento da placa ungueal, hipertrofia das uñas;
- onicogrifose - engrosamento, decoloración da placa ungueal, curvada en forma de pico;
- cambio no espesor do leito ungueal (hiperqueratose - engrosamento do leito ungueal);
- cambios na superficie da placa ungueal: fosas, sucos, cristas;
- cambios nos pregamentos ungueais e na pel circundante (paroniquia - inflamación do pregamento ungueal proximal).
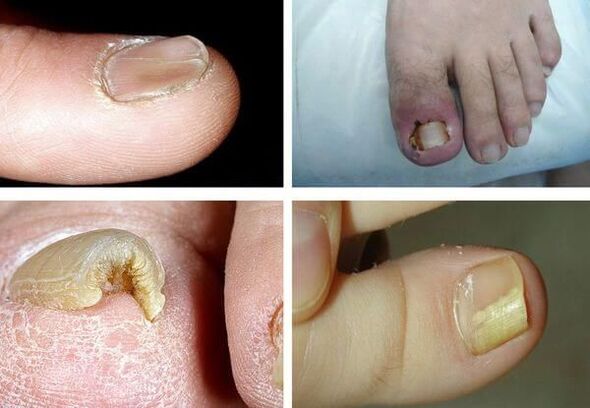
É importante ter en conta que ningún dos síntomas é patognomónico, é dicir, é unicamente axeitado para un patóxeno específico, polo que é imposible determinalo polos síntomas; son necesarios exames adicionais.
Patoxénese da onicomicose (fungo das unhas)
A patoxénese da enfermidade depende de como o fungo chegou á pel e ás uñas.
Tipo subungueal distal:se o fungo penetrou na pel na zona dos dobras das uñas ou na zona distal, entón a infección esténdese polo bordo libre da unha na cama e ata a matriz. Ao principio, a placa ungueal pode non cambiar, pero máis tarde, debido á hiperqueratose, vaise afastando gradualmente do leito ungueal e vólvese amarelenta. A placa ungueal pode engrosar gradualmente.
Tipo de superficie branca:Se se forman lesións esbrancuxadas na superficie da uña, co paso do tempo o fungo ocupa toda a placa ungueal. A uña engrosase, desfrázase e adquire un ton pardo grisáceo. Neste caso, a matriz e o epitelio do leito ungueal non se ven afectados. Non hai inflamación da pel circundante.
Tipo subungueal proximal:o fungo pode estenderse desde a pel e os pregamentos periungueais ata a placa ungueal e máis adiante ata a matriz, chegando ás partes distais da placa ungueal. Aparecen manchas na unha na zona do burato e do leito ungueal, e prodúcese o desprendemento da placa ungueal. Non hai inflamación significativa do leito ou da matriz ungueal.
Tipo distrófico total:Toda a unha está afectada. As porcións proximais do pregamento ungueal desaparecen ou engrosan, polo que a placa ungueal xa non pode formarse nin crecer.
Existeconcepto biofísico da patoxénese da onicomicose, que afirma que durante a enfermidade hai un enfrontamento entre dúas forzas: a colonia de fungos que crece cara á matriz, e o crecemento natural da uña dende a matriz ata o bordo distal. Polo tanto, a velocidade de crecemento das uñas é crucial durante o curso da onicomicose: canto máis rápido medra a unha, máis cedo se producirá a cura. Quizais sexa o que explique a baixa prevalencia da enfermidade nos nenos, xa que as súas uñas medran máis rápido que as dos adultos e dos anciáns.
Clasificación e fases de desenvolvemento da onicomicose (fungo das unhas)
Existe a seguinte clasificación da oncomicose:
- subungueal distal;
- branco superficial;
- subungueal proximal;
- distrófica total.
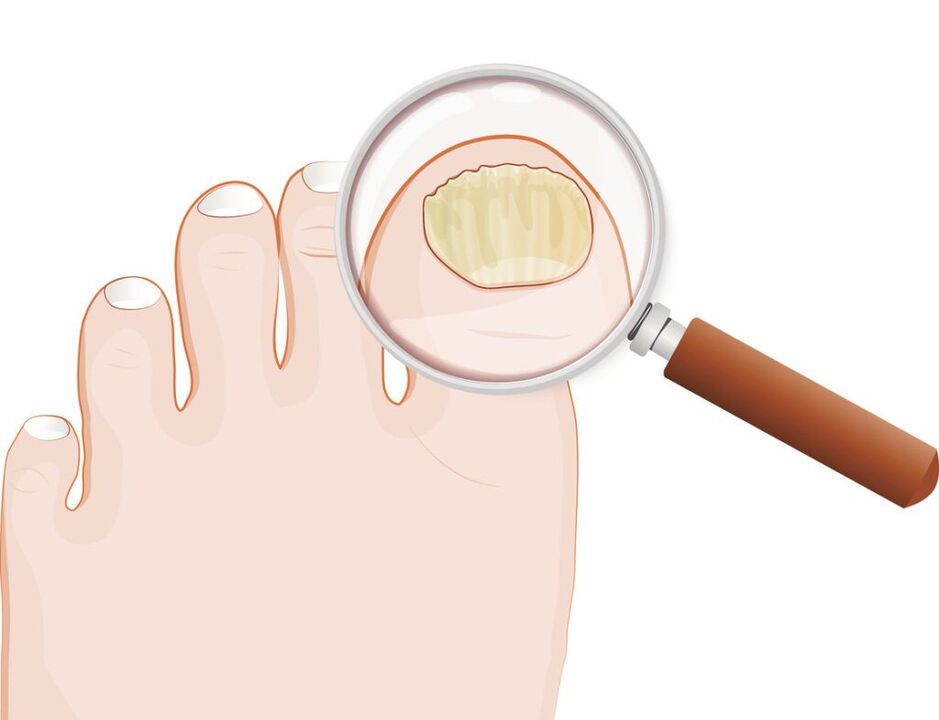
Segundo a clasificación de Arievich (1970):
- normotrófico: no grosor da uña hai franxas de cor amarelada e esbrancuxada, pero a forma da placa ungueal non cambia, non hai hiperqueratose subungueal;
- hipertrófico:a placa ungueal vólvese amarela, engrosase debido á hiperqueratose subungueal, vólvese fráxil, con bordos irregulares;
- distrófico:O adelgazamento e o desprendemento da placa ungueal do leito ungueal prodúcese coa formación de baleiros.
Complicacións da onicomicose (fungo das unhas)
A onicomicose a longo prazo aumenta o risco de desenvolvementopé diabético(formación de úlceras tróficas nas pernas) egangrenase o paciente ten diabetes mellitus ou enfermidades vasculares das extremidades inferiores.
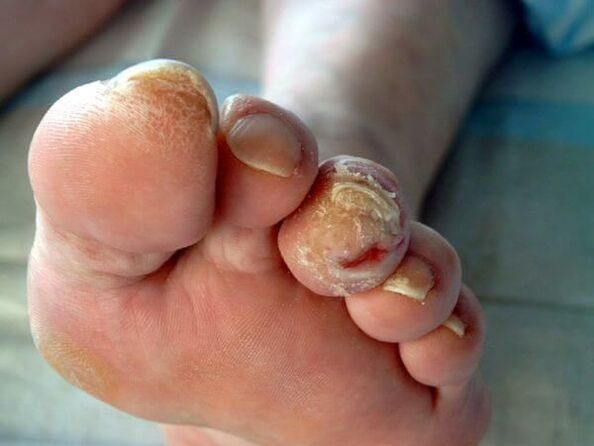
En condicións inmunosupresoras (inmunodeficiencias primarias e secundarias), os fungos poden estenderse á pel, aos órganos internos e provocar alerxias do corpo. Isto pode manifestarse como erupcións cutáneas e mesmo o desenvolvemento de asma bronquial.
Nun curso sen complicacións, a enfermidade causa síntomas tradicionais para o fungo, causando só molestias graves nunha persoa. Pero sen tratamento, a onicomicose pode causar complicacións. Na maioría das veces maniféstanse na adición dunha infección bacteriana.
Ás veces, a onicomicose é moi aguda coa aparición de burbullas, úlceras e zonas de choro na pel próxima á uña. En casos graves, a enfermidade adquire unha forma xeneralizada. Isto significa que o fungo das unhas se estende aos órganos e sistemas internos e, a continuación, o paciente requirirá hospitalización de emerxencia.
Diagnóstico de onicomicose (fungo das unhas)
Antes de examinar os métodos de diagnóstico da onicomicose, é necesario explicar como recoller correctamente o material para a investigación (o paciente fai isto de forma independente ou prepara as uñas antes do diagnóstico). Antes de recoller material para a investigación, é necesario tratar a placa ungueal con alcohol ao 70% para evitar a contaminación con outras bacterias.
O método de recollida de material varía dependendo da forma de onicomicose:
- forma superficial- facer un raspado da placa ungueal;
- forma distal- é necesario un raspado do leito ungueal e un anaco da placa ungueal;
- forma subungueal proximal- o material recóllese cunha broca, ou realízase unha biopsia da unha ou se realiza un raspado do leito ungueal.
O método máis rápido para determinar os fungos patolóxicos na unha émicroscopía. Técnica: o material obxecto de estudo trátase cunha solución alcalina para disolver a queratina. Para que os fíos de cogomelos sexan máis visibles, engádese tinta ao álcali. A continuación, estúdase a preparación resultante ao microscopio.
Este método de investigación é o máis rápido e obxectivo. A sensibilidade é de ata o 80%. As desvantaxes do método inclúen o feito de que cando se usa é imposible determinar o tipo de patóxeno.
Cultivo bacteriolóxico: é un método adicional para diagnosticar onicomicose. O material sementa nun medio especial e o resultado interprétase ao microscopio despois de 2-3 semanas. Este método permítelle determinar o tipo de patóxeno - isto axuda a determinar as tácticas de tratamento e a seleccionar medicamentos en función da sensibilidade. Pero a desvantaxe do estudo é que leva moito tempo e a súa sensibilidade é só do 30-50%.
Biopsia: Usando un bisturí e aplicando anestesia, córtanse a unha e o leito ungueal. O material é inmerso nunha solución de formaldehido e enviado para o exame histológico ao laboratorio. As vantaxes deste método son que é moi sensible e permite determinar a presenza dun fungo patolóxico no material.
Desvantaxes: é imposible identificar o patóxeno, así como establecer a viabilidade dos microorganismos, o método é caro e require moito traballo.
Diagnóstico xenético: método de investigación biolóxica molecular (PCR). Este é un dos métodos novos e altamente sensibles para diagnosticar a onicomicose: axuda a detectar o ADN do axente causante da enfermidade. No noso país recoméndase introducir este tipo de diagnósticos naquelas institucións médicas que contan con laboratorios de PCR, pero polo momento só está previsto introducir nos laboratorios sistemas de probas para a identificación de dermatofitos e mohos. O método permítelle determinar o tipo de patóxeno e a súa sensibilidade varía entre o 80 e o 90%. Desvantaxes: alto custo, inaccesibilidade, falta de estándares tecnolóxicos e complexidade de implantación.
Cada vez máis, os médicos están introducindo na prácticadermatoscopia. Usando este método, pode avaliar os cambios na cor e estrutura da unha, así como o estado das estruturas circundantes. O exame dermatoscópico permite unha avaliación máis precisa da profundidade do dano na placa ungueal e un cálculo máis correcto do índice de gravidade da onicomicose (KIOTOS).
En primeiro lugar, o paciente é enviado para a microscopía, o que permite identificar a presenza do patóxeno. No futuro, é necesario determinar o seu tipo para seleccionar o tratamento correcto para o fungo das unhas dos pés. Na JSC "Medicine" (clínica do académico Roitberg) no centro de Moscova, practícanse os métodos máis modernos e estendidos para diagnosticar a onicomicose:
- exame cultural dunha mostra biolóxica do tecido afectado. Para iso, colócase nun medio nutritivo artificial, onde se cultiva o patóxeno para determinar o seu tipo;
- Método de reacción en cadea da polimerase (PCR) para detectar ADN patóxeno nunha mostra de tecido afectado.
Cando ver un médico
Moitos dos que se atoparon con onicomicose saben que a enfermidade se desenvolve lentamente e é incriblemente difícil de tratar. Por iso é moi importante consultar a un médico cando aparecen os primeiros signos da enfermidade. Un dermatólogo trata a onicomicose das uñas na nosa clínica no centro de Moscova. O especialista proporcionará unha asistencia competente e guiarao ata a recuperación completa.
Preparándose para visitar o médico
Antes de visitar un dermatólogo, é importante non tratar as zonas afectadas das uñas con nada, é dicir. non use medicamentos, incluíndo iodo e verde brillante. Tamén é necesario evitar o uso de cremas e pomadas contra fungos. Na súa cita, debe realizar todas as probas realizadas previamente, incluídas as doutras enfermidades. As uñas afectadas non deben cortarse durante 3-4 días antes da consulta.
Tratamento da onicomicose (fungo das unhas)
Hai varios tipos de tratamento para a onicomicose:
- Terapia local.
- Terapia sistémica.
- Terapia combinada.
- Terapia correctiva.
Terapia localimplica a aplicación de medicamentos na placa ungueal e nos dobras ungueais. Indicacións para a terapia local:
- Forma limitada de dano na placa ungueal (segundo KIOTOS).
- Hai contraindicacións para a prescrición de fármacos sistémicos: hipersensibilidade, enfermidade hepática, disfunción renal, embarazo, lactación.
As vantaxes desta terapia son que se forman altas concentracións do axente terapéutico na superficie da unha, que non penetra no torrente sanguíneo. Non hai efectos secundarios do uso de medicamentos antifúngicos: náuseas, perda de apetito, dor abdominal. A desvantaxe do método é que a substancia medicinal non sempre chega ao hábitat do patóxeno, especialmente se os fungos están situados no leito ou na matriz ungueal. Isto á súa vez pode levar ao fracaso do tratamento. Este tipo de tratamento é moi laborioso, xa que antes de aplicar o medicamento é necesario eliminar a parte afectada da unha.
Métodos para eliminar as uñas afectadas:
- Eliminación mecánica mediante limas, pinzas ou un taladro.
- Usando parches queratolíticos. Antes de aplicar un xeso queratolítico, a pel arredor da unha péchase cun xeso, aplícase unha masa de xeso (urea con ácido salicílico) na parte superior e sela cun xeso adhesivo. A masa de xeso cámbiase cada 2-3 días. Despois de cada eliminación, a parte afectada da unha elimínase mecánicamente.
- Cirúrxico. Esta operación é moi dolorosa e traumática, xa que cando se elimina a placa ungueal, a zona de crecemento pódese danar, o que leva ao rebrote das uñas deformadas.
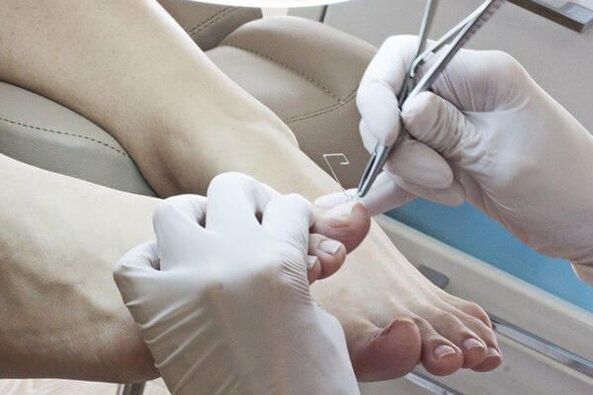
Os axentes antifúngicos locais úsanse despois de eliminar a placa ungueal afectada.Antimicóticosdistinguidos polo lugar de aplicación:
- aplicado na unha: vernices;
- aplicado a rolos: cremas, pomadas, solucións.
A droga máis estudada para uso tópico éSolución de naftifina al 1%., que ten unha base de evidencia para a eficacia no tratamento baseada nunha metaanálise Cochrane. Este produto é a base de auga, o que facilita a mellor penetración da substancia antifúnxica na zona afectada. Os vernices, cuxos ingredientes activos son ciclopirox e amorolfina, teñen unha base deshidratada, o que reduce a penetración da droga nas capas profundas. Polo tanto, os dermatólogos consideran que o uso de vernices non é satisfactorio e prefiren cada vez máis produtos a base de auga.
Para obter resultados da terapia local, é necesario seguir o réxime de tratamento; é importante que o paciente sexa responsable, coherente e paciente. A duración da terapia pode ser de ata 12 meses.
Terapia sistémicapermite que o medicamento antifúngico penetre no torrente sanguíneo ata o lugar da lesión, aínda que o leito ungueal e a matriz estean afectados. Unha alta concentración do medicamento permanece na zona afectada durante moito tempo despois do final do uso. As desvantaxes deste tipo de tratamento están asociadas ao risco de efectos secundarios e tóxicos.
Indicacións para a terapia sistémica:
- Formas comúns de dano na placa ungueal.
- A falta de efecto da terapia local (é dicir, despois de seis meses de tratamento para a onicomicose nas mans e 9-12 meses de tratamento para a onicomicose dos pés, as uñas saudables non creceron de novo).
Para determinar as tácticas de tratamento, utilízase KIOTOS (Índice Clínico para Avaliar a Severidade da Onicomicose por Sergeev), proposto por A. Yu. Sergeev en 1999. Utilízase como estándar terapéutico en varios países do mundo.
Medicamentospara o tratamento da onicomicose pódense clasificar do seguinte xeito:
- antimicóticos - teñen un efecto antifúngico;
- antisépticos: teñen efectos antifúngicos e antibacterianos. Raramente úsanse, só se non hai outros axentes antifúngicos;
- multicompoñente: ademais do axente antifúngico, tamén conteñen outras drogas, como antiinflamatorios.
Réximes de prescrición:
- estándar - tomar medicamentos diariamente durante o período de tratamento prescrito;
- acurta - o período de tratamento acúrtase, pódese realizar en doses regulares ou aumentar;
- intermitente: o tratamento prescríbese en varios cursos curtos, os intervalos entre os cursos son iguais á duración dos cursos;
- terapia de pulso - o tratamento prescríbese en varios cursos curtos, os intervalos entre os cursos son máis longos que a duración dos cursos.
Os fármacos antifúngicos divídense segundo a substancia activa:
- triazoles;
- alilaminas;
- outros (fármacos de terceira xeración).
Actualmente úsase para terapia sistémicasó medicamentos de terceira xeración.
Con terapia combinadaO tratamento local e sistémico realízanse simultáneamente. A terapia combinada úsase cando é necesario aumentar a eficacia da terapia sistémica e reducir o tempo de tratamento.
Terapia correctiva(tratamento de enfermidades concomitantes): para seleccionar un réxime de tratamento, é necesario avaliar a condición somática xeral do corpo. Enfermidades como trastornos circulatorios nas extremidades poden reducir o acceso do axente antifúngico á lesión. Polo tanto, prescríbense medicamentos que melloran o trofismo dos tecidos.
Debido ao efecto tóxico dos fármacos antifúngicos sistémicos, é necesario excluír a enfermidade hepática e, se é necesario, prescribir hepatoprotectores.
Remedios caseiros
Antes de usar remedios caseiros, debes consultar co teu médico. Co seu permiso, podes usar as seguintes receitas:
- iodo. Antes do uso, os pés deben ser cocidos ao vapor, lavados con xabón de roupa e, a continuación, deben eliminarse as áreas afectadas das placas das uñas. A continuación, trata as uñas e a pel entre os dedos con iodo, mergúllaas nun baño con solución de sosa durante 20-30 minutos e seca ben;
- vinagre. Para 3 litros de auga, tome 1 colher de sopa. vinagre de mazá e engadir un pouco de permanganato de potasio. Mollar os pés no baño durante 20-30 minutos, despois secar ben;
- peróxido de hidróxeno. Despois de cocer os pés ao vapor, elimina as áreas afectadas das placas ungueais. Colócaas almofadas de algodón empapadas en peróxido de hidróxeno, envólveas cunha venda e déixaas durante media hora.
Mitos e equívocos perigosos no tratamento de fungos nas unhas
Un dos mitos máis importantes e perigosos é que o fungo das unhas non se considera unha enfermidade grave. De feito, a onicomicose, a medida que avanza, pode levar a graves consecuencias, incluíndo a deformación e o rexeitamento completo das uñas do leito ungueal.
Ademais, unha persoa infectada supón un perigo diario para os seres queridos, xa que ao estar preto del, tamén corren o risco de enfermarse. É por iso que é importante saber como curar a fungo das unhas a tempo.
Previsión. Prevención
Canto antes un paciente consulte a un médico con signos de infección por fungos nas unhas, máis rápido se curará a enfermidade e restaurarase a placa ungueal. Con procesos a longo prazo que implican a unha enteira, o tratamento da onicomicose pode ser longo, pero se se seguen todas as recomendacións, adoita producirse a recuperación. Se hai contraindicacións para a terapia sistémica, é necesario un tratamento de mantemento a longo prazo con fármacos locais.
Por prevenciónÉ necesario observar as regras de hixiene persoal e reducir a posibilidade de reinfección:
- intente usar zapatos cómodos e de alta calidade (para evitar a sudoración excesiva dos pés);
- Recoméndase cambiar diariamente as medias e as medias;
- usar só zapatos individuais. Para os que están en tratamento de onicomicose, os zapatos deben ser tratados ao comezo do tratamento, polo menos unha vez ao mes durante todo o período de tratamento e despois da súa finalización;
- se é necesario, use antitranspirantes para os pés;
- usar un kit individual de coidado das uñas (tesoiras, limas);
- antes e despois de visitar lugares públicos (piscina, baños, ximnasio) use axentes externos antifúngicos (sprays, cremas e lapis);
- identificar a fonte da infección fúngica na familia e ser tratado ao mesmo tempo.
Recoméndase realizar periodicamente un tratamento antifúngico de obxectos persoais, zapatos, bañeiras, chan e alfombras. Para estes efectos, pode usar unha solución de ácido acético ao 40%, unha solución alcohólica de clorhexidina ao 1% (precrita por un médico) e solucións de desinfección. O liño pódese ferver nunha solución de xabón e sosa ao 1-2% durante 20-30 minutos, planchado á temperatura máxima.

























